U određenom trenutku javlja se želja za potomstvom. Većinom je to moguće ostvariti bez pomoći liječnika, ali nekad je potrebna određena pomoć kako bi se došlo do ostvarenja želje. Kod nekih parova do trudnoće dolazi u prvom pokušaju (oko 20 %), a za druge nekad treba više vremena – u prvoj godini šanse rastu na 85 %. Ako nakon jedne godine ne dolazi do trudnoće, potrebno je potražiti savjet i pomoć liječnika užeg specijaliste humane reprodukcije koji se time bavi i koji usko surađuje s biolozima u ovom postupku.
Što je to medicinski potpomognuta oplodnja?
Medicinski potpomognuta oplodnja (MPO) skup je zdravstvenih postupaka kojima se olakšava trudnoća kod parova koji ne uspijevaju postići trudnoću. Kako se ne bi stekao krivi dojam, izbjegava se naziv umjetna oplodnja jer se trudnoće i djeca nastala u postupku MPO-a ne razlikuju od ostalih, „normalno” začetih trudnoća. Tim se postupcima omogućava ostvariti tu želju partnerima koji zbog neplodnosti jednog ili oba partnera ne mogu imati djecu. Djeca rođena nakon postupaka MPO-a u svom se životnom razvoju ni po čemu ne razlikuju od djece začete spolnim putem niti se koriste „umjetne” spolne stanice. Stoga je od naziva umjetna oplodnja puno primjereniji naziv medicinski potpomognuta oplodnja (MPO).
Kada se preporučuje medicinski potpomognuta oplodnja?
Neplodnost se javlja u oko 10 do 15 % parova. Ako parovi žele zasnovati širu obitelj i pokušavaju imati dijete godinu dana uz redovite spolne odnose tijekom plodnih dana, ali bezuspješno, potrebno je posjetiti ginekologa radi savjetovanja i daljnje potrebne obrade. Nakon obrade i uvida u nalaze liječnik će procijeniti imate li osnove za postavljanje dijagnoze neplodnosti, te je li potrebno poduzeti određene postupke kako bi se ostvarila trudnoća. Kod žena koje prvi put pokušavaju zatrudnjeti od 35. godine nadalje preporuča se kraće razdoblje pokušaja – oko šest mjeseci, nakon čega je uputno učiniti obradu i na vrijeme reagirati. Kod težih oblika muške neplodnosti također je potrebno provesti postupak MPO-a.
Uzrok i dijagnoza neplodnosti
Postoji niz mogućih razloga, a spomenut ćemo najčešće uzroke neplodnosti parova:
- endometrioza – prvenstveno zbog razvoja priraslica kojima se onemogućava normalna funkcija jajovoda
- sindrom policističnog jajnika (sindrom PCO) – loš hormonalni status žene onemogućava razvoj normalne trudnoće, neredovitost menstruacijskog ciklusa onemogućava računanje plodnih dana…
- miomi – dobroćudni tumori maternice građeni od mišićnih stanica svojom veličinom ili položajem onemogućavaju razvoj trudnoće
- prirođene razvojne anomalije maternice, jajovoda, jajnika, rodnice… – u nekim je slučajevima znatno otežana trudnoća, a ponekad i nemoguća
- loš nalaz muškog sjemena (spermiogram) – smanjeni broj spermija, smanjena pokretljivost spermija, višak spermija lošeg oblika…
- varikokela (proširene vene u mošnjama i sjemenicima) – povišena temperatura u sjemenicima uzrokuje poremećaje proizvodnje muških spolnih stanica
- češće upale ženskih i muških spolnih organa – upale onemogućavaju normalnu funkciju jajovoda (npr. klamidijom) kod žena, tj. dovode do njihove neprohodnosti, a kod muškaraca ometaju proizvodnju normalne sperme
- operacijski zahvati – ako su iz nekog razloga odstranjeni jajovodi ili veći dio jajnika ili je čestim čišćenjima maternice (curettage) došlo do oštećenja sluznice maternične šupljine.
Dijagnoza neplodnosti postavlja se:
- ginekološkim pregledom
- ultrazvučnim pregledom
- histerosonosalpingografijom (HSSG) – ultrazvučno ispitivanje prohodnosti jajovoda; histerosapingografija (HSG) je radiološka tehnika koja se danas rjeđe koristi
- laboratorijskim ispitivanjem hormonalnog statusa žene
- spermiogramom partnera, po potrebi mikrobiološkom analizom sjemena
- anamnestičkim podacima o operacijskim zahvatima na jajovodima, češćim upalnim bolestima jajovoda i jajnika kod žena ili sjemenika kod muškaraca, traumatskim ozljedama testisa…
- dijagnostičkom laparoskopijom – maloinvazivni operacijski zahvat pri kojem se dobije uvid u stanje i izgled maternice, jajovoda i jajnika, te se tijekom operacije može ispitati prohodnost jajovoda (kromopertubacija – propuhivanje jajovoda)
- dijagnostičkom histeroskopijom – maloinvazivni operacijski zahvat gdje se dobiva uvid u stanje unutrašnjosti šupljine maternice.
Kod mlađih parova, tj. žena do 35. godine života, dijagnoza se postavlja ako ne dolazi do trudnoće unutar godine dana pokušaja, a kod starijih žena iznad 35 godina preporuča se pristupiti obradi nakon šest mjeseci kako se ne bi gubilo vrijeme jer se nakon toga smanjuje rezerva kvalitetnih jajnih stanica i nešto su češće kromosomske bolesti djece.
Metode medicinski potpomognute oplodnje
Inseminacija
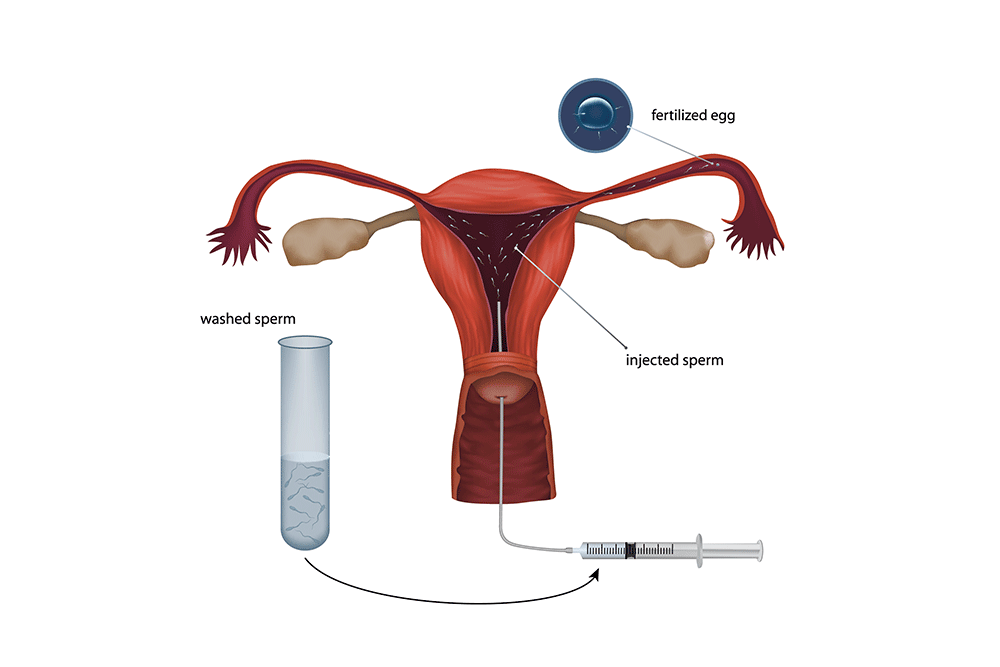
Najjednostavnija metoda kojom se muško sjeme ubrizgava u šupljinu maternice. Najčešće se koristi:
- kod parova gdje je neplodnost uzrokovana muškim čimbenicima – blaži poremećaji spermiograma – manji broj spermija u mililitru sperme, nešto veći broj slabije pokretnih spermija, spolna nemoć muškarca…
- ako postoje antitijela u rodnici i vratu maternice protiv partnerove sperme
- kod hormonalnih problema žene – sindroma policističnih jajnika (Sy PCO), neredovitih menstruacijskih ciklusa, poremećaja rada štitnjače, prolaktinoma…
- kod nerazjašnjenih razloga neplodnosti.
Postupak se obavlja u danima očekivane ovulacije s prethodno pripremljenom spermom partnera. Tim postupkom značajno se skraćuje put spermijima, a time se omogućava da što veći broj muških spolnih stanica preživi i dođe do jajne stanice te ostvari oplodnju.
Postupak je relativno jednostavan i zbog toga je najčešće početna metoda pokušaja liječenja neplodnosti. Ako nije uspješan nakon 3 do 6 pokušaja, obično se prelazi na sljedeću metodu.
Oplodnja in vitro (IVF/ET)
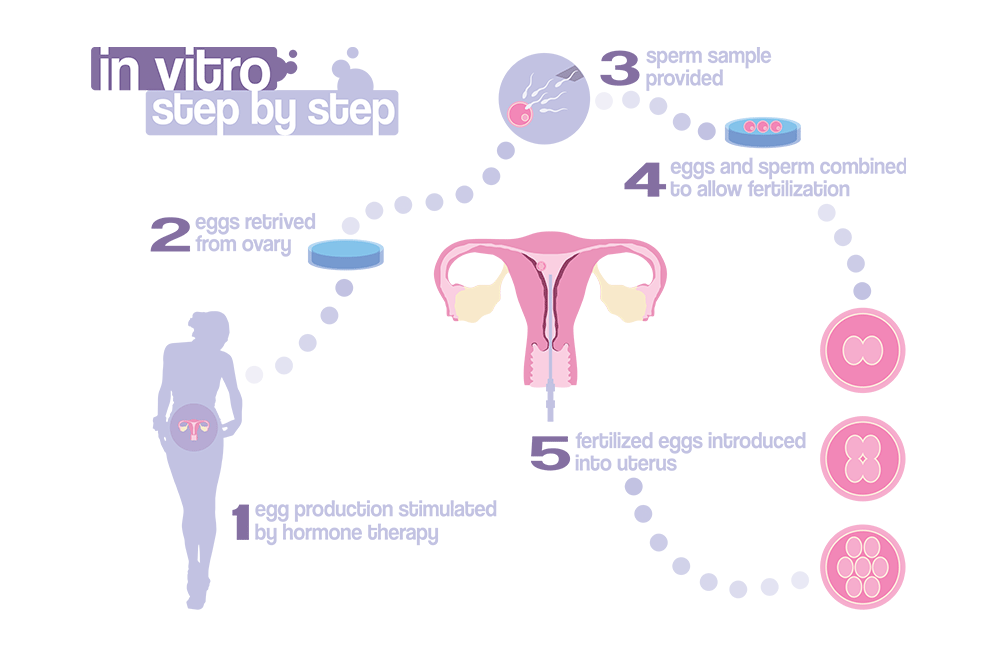
Kod ovog se postupka muške spolne stanice i jajne stanice žene dovode u kontakt izvan tijela žene, u specijalnim staklenim posudama (in vitro = u staklu, IVF) s podlogama koje omogućavaju početni razvoj oplođene jajne stanice. Nakon razvoja oplođenih jajnih stanica u inkubatoru zametci se vraćaju u maternicu (embriotransfer – ET) treći do peti dan. Višak zametaka može se zamrznuti za sljedeće ponovne postupke (kriopohrana – Frozen Embryo Transfer – FET).
Kako bi postupak bio što uspješniji, često se provodi stimulacija ovulacije kod žena čime se dobiva veći broj jajnih stanica koje se uzimaju u točno određeno vrijeme punkcijskom aspiracijom. Pod kontrolom ultrazvuka iglom se usisa sadržaj folikula jajnika s jajnom stanicom. Jajna stanica se može dobiti i u prirodnom ciklusu bez stimulacije ovulacije, ali tada uglavnom imamo samo jednu jajnu stanicu.
Kako je postupak punkcije i aspiracije jajnih stanica bolan, često se izvodi uz lokalnu ili sistemsku primjenu anestetika (lijekovi za smanjenje boli).
Uz višekratne kontrole ginekologa stimulacija ovulacije provodi se lijekovima koji se daju iglom pod kožu (subkutano) te se uspješnost stimulacije i potrebno zadebljanje sluznice maternične šupljine (endometrija) prati ultrazvučno i nalazima krvi – razine hormona estrogena. Točno određeni dan učini se punkcija jajnih stanica koje se zasiju spermijima te biolog određuje u kojim je uzorcima došlo do kvalitetne oplodnje i razvoja zigote (oplođene jajne stanice). Nakon „uzgoja” kontrolira se i ono što se treba vratiti nazad u maternicu. Zametci u stadiju blastociste imaju dobar potencijal za ugnježđenje u maternicu i razvoj trudnoće.
Ovaj se postupak koristi kod:
- višekratno neuspjelog pokušaja inseminacije
- žena gdje je dokazana neprohodnost jajovoda
- lošijih rezultata spermiograma
- smanjene rezerve jajnika – nakon operacijskih zahvata na jajniku ili kod žena više životne dobi.
Moguće komplikacije postupka su:
- neuspjela aspiracija jajnih stanica
- neuspjela priprema endometrija – sluznice maternične šupljine u koju se treba vratiti zametak
- ozljede okolnih organa prilikom punkcije – crijeva, krvnih žila, mokraćnog mjehura… – vrlo rijetke
- bolnost prilikom punkcije.
Metode GIFT i ZIFT
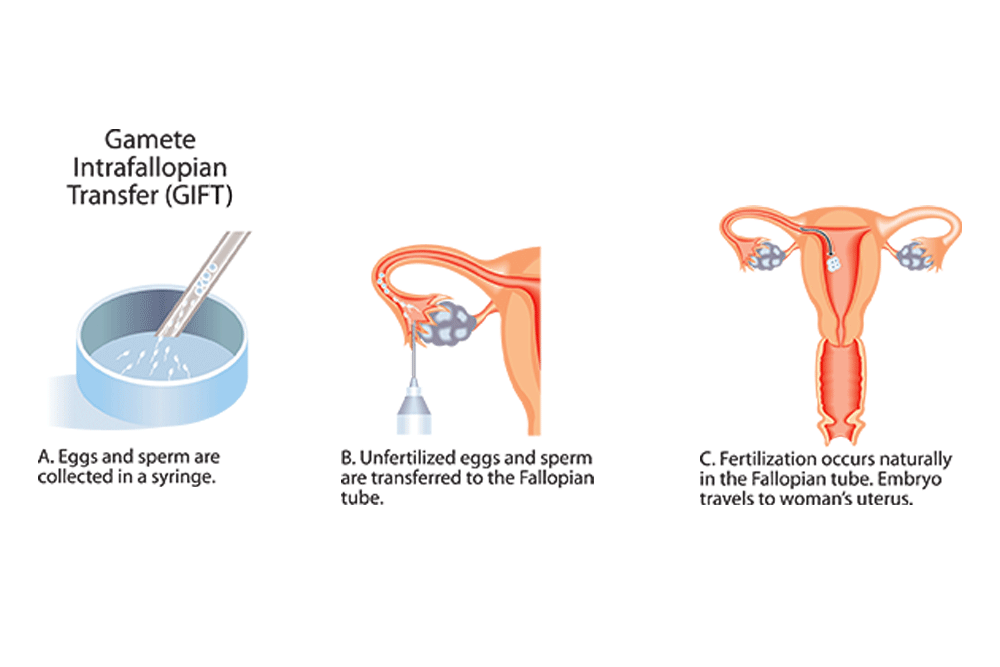
Obje navedene metode su modifikacija IVF-a i danas su rjeđe u upotrebi zbog složenosti (potrebna je laparoskopija) i cijene postupka. Upotrebljavaju se kod žena koje imaju uredne jajovode, a gdje je smanjena proizvodnja jajnih stanica ili je djelomično smanjena kvaliteta muških spolnih stanica – spermija. Metoda se koristi i kod donacije jajnih stanica ili sperme.
- GIFT (gamete intrafallopian transfer) je modifikacija prethodne metode in vitro potpomognute oplodnje pri kojoj se nakon miješanja jajne stanice i sperme ona vraća u jajovode kako bi došlo do oplodnje u jajovodu.
- ZIFT (zygote intrafallopian transfer) gdje se odmah nakon oplodnje jajne stanice i njene transformacije u zigotu ona vraća u jajovod unutar 24 h kako bi nastavila dozrijevanje na svom putu prema šupljini maternice.
Metoda ICSI
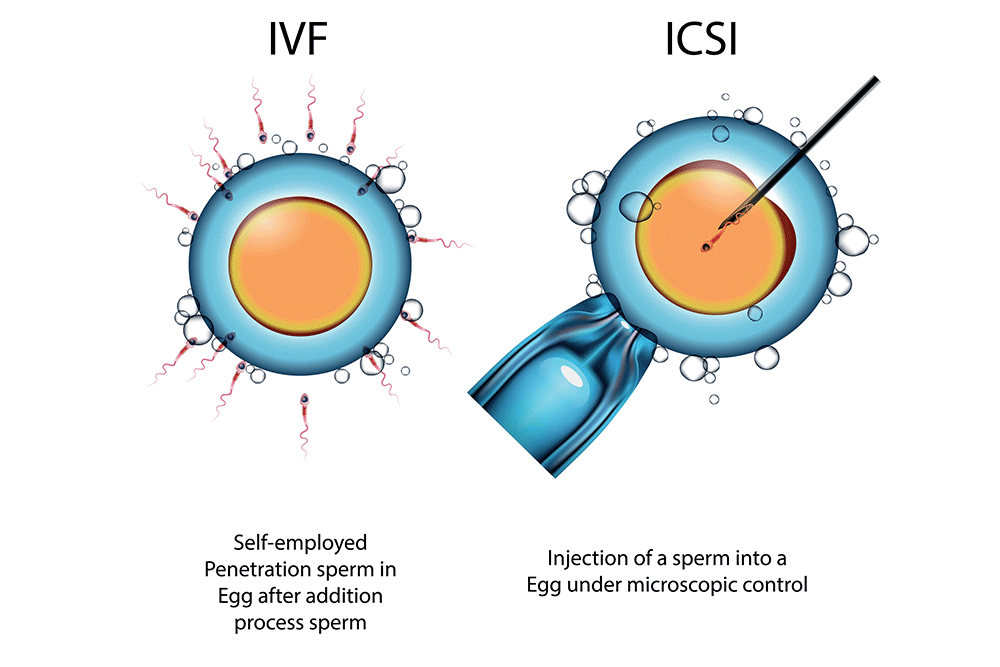
- ICSI (intracytoplasmic sperm injection) je također oblik metode IVF kod koje se jedan spermij iglenim instrumentom ubacuje u jajnu stanicu.
Prilikom oplodnje zdravi su spermiji sposobni prodrijeti u jajnu stanicu i dovesti do oplodnje. Prilikom oplodnje, kada prođe jedan spermij i oplodi jajnu stanicu, ona zatvara vrata drugima. Prilikom prolaza dva spermija u jednu jajnu stanicu dolazi do razvoja jednojajčanih blizanaca, što je rijetkost. Kod metode ICSI se, zbog izrazito loše kvalitete muškog sjemena, odabiru najkvalitetniji spermiji i iglom se ubacuju u jajnu stanicu, ne čekajući hoće li ili neće uspjeti proći sami. Isti se postupak koristi i kod oplodnje odmrznutih jajnih stanica. Daljnji tijek je isti kao i kod postupka IVF nakon razvoja zametka koji se treći odnosno peti dan vraća nazad u maternicu.
Kako izgleda proces medicinski potpomognute oplodnje?
Za svaki postupak medicinski potpomognute oplodnje potrebni su sljedeći koraci:
- ginekološki pregled i ultrazvuk
- PAPA test
- laboratorijski nalaz hormona – drugi do peti dan menstruacijskog ciklusa
- cervikalni brisevi – aerobi, klamidija, mikoplazma, ureaplazma
- spermiogram
- ispitivanje prohodnosti jajovoda – histerosonosalpingografija (HSSG), Exam Foam i sl., radiološka metoda histerosalpingografija (HSG) danas je rjeđe u upotrebi
- ultrazvučno praćenje rasta i broja folikula u jajnicima (folikulometrija) kao i praćenje debljine sluznice maternice (endometrija)
- nalazi transfuzije oba partnera – markeri na hepatitise, sifilis, AIDS…
Postupak medicinski potpomognute oplodnje obavlja ginekolog uži specijalist humane reprodukcije u suradnji s biologom. Nakon uvida u nalaze pretraga u razgovoru s oba partnera bit će predložena najkorisnija metoda za rješavanje problema neplodnosti. Partneri će biti informirani o samoj proceduri, mogućim komplikacijama zahvata kao i zakonskim osnovama za izvođenje postupka. Prema našim zakonima postupak MPO-a za naše je osiguranike besplatan do 42. godine života žene, a liječnik ga samo u iznimnim okolnostima može omogućiti nakon 42. godine. Zamrzavanje i čuvanje zametaka također je zakonski regulirano. Prilikom postupka potrebno je potpisati informirani pristanak.
Inseminacija (AIH – Arteficial Insemination Husband; IUI – IntraUterine Insemination)
- Obavlja se ambulantno najčešće u prirodnom ciklusu, ali se mogu koristiti i blaži oblici stimulacije – klomifen, letrozol…
- Ultrazvučno se prati folikulometrija i debljina endometrija maternice.
- Laboratorijski se mogu određivati hormoni estrogen i hormon luteinizacije (LH).
- 36 sati prije inseminacije dobije se tzv. štoperica – injekcija HCG kojom se regulira vrijeme inseminacije.
- Na dan inseminacije priprema se sjeme partnera – uputna je apstinencija od spolnih odnosa oko 4 dana prije inseminacije, sjeme ne starije od jednog sata, ispire se u posebnim tekućinama za inseminaciju.
- U ležećem ginekološkom položaju rodnica se prikaže ginekološkim instrumentom (spekulumom) te se ona očisti i pripremi.
- Kroz vrat maternice provede se kateter koji se uvodi u šupljinu maternice i kroz njega se uštrca sjeme partnera. Nakon toga se kateter odstrani. Tijekom ovog dijela postupka može se osjetiti blaža neugoda u maternici, ali postupak je u biti bezbolan.
- Uputno je ostati u tom položaju 15 do 30 minuta nakon inseminacije.
- Nakon toga nije potrebno apsolutno mirovanje i moguće su normalne aktivnosti.
- Često se nakon inseminacije preporučuje uzimanje lijekova s progesteronom sljedeća dva tjedna.
- Nakon izostanka menstruacije učiniti test na trudnoću.
Oplodnja in vitro (In Vitro Fertilization, Embryo Transfer-IVF/ET)
- Stimulacija ovulacije –provodi se medikamentozno, najčešće primjenom hormona koji se apliciraju potkožnom iglom, a koji stimuliraju razvoj većeg broja jajnih stanica, pri tome se rade redovite ultrazvučne kontrole stanja jajnika (folikulometrija) i endometrija te se određuje dan kada se prelazi na sljedeći korak.
- Punkcija i aspiracija jajnih stanica – obavlja se na ginekološkom stolu, u ležećem ginekološkom položaju rodnica se prikaže ginekološkim instrumentom (spekulumom) te se ona očisti i pripremi, uz kontrolu UZV-a kroz rodnicu se uvede igla te se aspiriraju folikuli i jajne stanice. Biolog utvrđuje jajne stanice u dobivenom materijalu te ih „zasijava” spermijima u specijalnim posudama.
- Nakon utvrđene oplodnje oplođene jajne stanice se inkubiraju 3 do 5 dana u inkubatoru.
- Embriotransfer – nakon „uzgoja” plodova do stadija blastociste žene se naručuju na embrio transfer. Osim mogućeg blažeg neugodnog osjećaja, postupak nije bolan i obavlja se u ginekološkom položaju. Prikaže se vrat maternice te se kao kod inseminacije koristi kateter za ubacivanje, ovog puta zametka, u maternicu. Danas se najčešće prebacuju maksimalno dva zametka kako ne bi bilo triplodne i višeplodne trudnoće koje nose određene rizike.
Nakon zahvata savjetuje se primjena progesteronske terapije kroz dva tjedna i izbjegavanje ekstremne fizičke aktivnosti. Normalne dnevne aktivnosti i obavljanje svakodnevnog posla, pogotovo administrativnog, nisu zabranjene i ne utječu na uspješnost metode. Nakon dva tjedna od postupka treba učiniti test na trudnoću.
Metode GIFT i ZIFT
Isto kao IVF, osim što se laparoskopski u jajovod žene kroz trbuh vraćaju spolne stanice – jajne stanice i spermiji (GIFT) ili oplođene jajne stanice (zigote – ZIFT). Kako je potrebna laparoskopija, ove se metode obavljaju u operacijskoj sali i zbog toga su rjeđe u upotrebi u odnosu na druge metode.
Metoda ICSI
Obavlja se kao IVF metoda, osim što se posebnim iglenim instrumentom ubacuje spermij u jajnu stanicu, odnosno ne čeka se spontana oplodnja spermijem.
Razlike u umjetnoj oplodnji kod korištenja partnerove sperme i sperme donora
U Hrvatskoj ne postoji ustanova koja je zatražila odobrenje za provođenje postupka MPO-a doniranom spermom (heterologna oplodnja) i vrše se samo homologne oplodnje, tj. spermom partnera. Doniranje sperme prema zakonima EU-a više nije anonimno i donatori sperme prolaze određene testove probira ako žele donirati spermu:
- ispitivanje kvalitete sjemena
- mikrobiološko testiranje
- ispitivanje kandidata na spolno prenosive bolesti – sifilis, HIV, hepatitise B i C…
- određene kronične bolesti su kontraindikacija za uzimanje sperme – cistična fibroza, dijabetes, srpasta anemija, hemofilija, reumatoidni artritis…
- muškarci moraju biti mlađi od 40 godina.
Koje su moguće nuspojave i rizici umjetne oplodnje?
U navedenim postupcima MPO-a postoje određeni rizici i nuspojave koje su vezane ili uz pripremu žene za postupak ili uz sami postupak.
- Hiperstimulacija jajnika – tijekom pripreme žene za postupak IVF (stimulacija ovulacije) uslijed upotrebe hormona koji povećavaju količinu jajnih stanica (gonadotropina) kod manjeg broja žena (oko 5 %) može se javiti ovaj sindrom koji ponekad može biti i vrlo opasan. Karakteriziran je simptomima:
- izrazito povećani i bolni jajnici
- jača bolnost u trbuhu
- mučnina, povraćanje, proljevi
- poremećaj razine tekućine i elektrolita u organizmu
- poremećaj rada bubrega
- otežano disanje.
Liječenje je simptomatsko uz mirovanje i najčešće u bolničkim uvjetima radi stalnog praćenja i kontrole laboratorijskih nalaza. U tom se slučaju odustaje od daljnjeg postupka.
- Višeplodna trudnoća – višeplodna trudnoća nosi određene rizike u razvoju ploda, mogućnosti privremenog poroda… Stoga se izbjegava prijenos više od dva zametka u postupcima, no sve je prema odluci liječnika i pacijenata.
- Pobačaj – u ovim postupcima nešto je veći broj pobačaja nego kod spontano ostvarenih trudnoća jer u startu imamo više problema koje trebamo riješiti za uspješnost trudnoće.
- Izvanmaternična trudnoća – prilikom određenih postupaka pojavnost izvanmaterničnih trudnoća je nešto veća.
- Oštećenje unutarnjih organa (crijeva, mokraćni mjehur, krvne žile…) tijekom punkcije jajnih stanica – rjeđe, ali moguće.
- Infekcije spolnih organa – rjeđe, no treba reagirati na pojavu povišene tjelesne temperature, bolova u donjem dijelu trbuha, vaginalnog iscjetka neugodna mirisa…
Kolika je stopa uspješnosti kod medicinski potpomognute oplodnje?
Postupci MPO-a pokazuju veću uspješnost kod mlađih parova koji su podvrgnuti postupcima, nakon 35. godine rezultati su nešto skromniji, dok su nakon 40. godine života zbog prisutnih genetskih problema i lošiji. Treba naglasiti da je odabir postupka individualan prema problemima neplodnosti koje partneri imaju.
- Inseminacija – uspješnost iznosi oko 35 % za šest pokušaja, ali ovisi o dobi žene. Kod žena mlađih od 30 godina uspješnost je bolja nego kod žena starijih od 35 godina.
- IVF/ET, ICSI – uspješnost ove metode kreće se između 30-40 %, ovisno o tome prenose li se svježi ili odmrznuti zametci, koji je prenešenih zametka, koji je osnovni uzrok neplodnosti…
- GIFT, ZIFT – rjeđe se izvode i uspješnost iznosi oko 35 %.
Koje su prednosti medicinski potpomognute oplodnje?

Osnovna prednost je ostvarenje želje za potomstvom. Kod parova gdje iz određenih razloga nije moguće ostvariti trudnoću, postupcima MPO-a uspiju se prebroditi nedostatci kako bi se postigao cilj. Dio postupaka je jednostavan, dio kompliciran, ali „rezultat opravdava sredstva”. Kako se koriste metode koje u mnogočemu imitiraju prirodne puteve oplodnje i razvoja trudnoće, izbjegava se naziv „umjetna oplodnja”. Time se i parovima omogućuje da što „prirodnije” prihvate postupak i trudnoću.
Koliko košta umjetna oplodnja?
- inseminacija – 1250-2500 kn, ovisno je li sperma pripremljena za postupak
- oplodnja in vitro – 6000-9000 kn, ovisno koji se postupak stimulacije (lijekovi) koristi
- metode GIFT i ZIFT – zbog potrebe za laparoskopijom nisu dostupne u ambulatnom nego samo bolničkom liječenju
- metoda ICSI 6000-12000 kn.
Cijene su informativnog karaktera, a o njima se trebate informirati u ustanovama gdje se obavljaju postupci MPO-a.
Medicinski potpomognuta oplodnja sa sociološkog i etičkog gledišta
Nazivi „umjetna oplodnja” te „beba iz epruvete” stvarale su dugi niz godina krivi dojam da se radi nešto neprirodno i da se miješamo u stvari koje nisu u ljudskoj domeni. U različitim društvima postoje različiti stavovi oko postupaka MPO-a i često su tema etičkih i socioloških rasprava koje se onda pokušavaju regulirati zakonima u interesu svih. Dio njih smatra da se ovim postupcima suprotstavljamo prirodnim ili religijskim zakonima, dok drugi, upravo suprotno, ove postupke smatraju napretkom koji čovjeku omogućuje svladavanje prepreka koje je postavila priroda.
Kada započinje život? Prava zametka? Do kada se čuvaju zametci? Kako se kontrolira postupak sa zametcima, jajnim stanicama? – samo su neka od etičkih pitanja koje zakonodavac različito rješava u različitim državama. Ponekad je potrebno otići u inozemstvo kako bi se želja za roditeljstvom ostvarila.
Prema Izvješću o MPO-u u Republici Hrvatskoj od 2011. do 2017. g. broj rođene djece iz postupka MPO-a u stalnom je porastu od 1012 do 1653 rođene djece.
„Moderan način” života, stres, ekonomske prilike, prehrana i mnogo toga drugog razlozi su sve izraženijeg problema neplodnosti određenog broja ljudi. U situacijama kad kod parova postoji želja za potomstvom, razvoj humane reprodukcije je i te kako poželjan.




